-
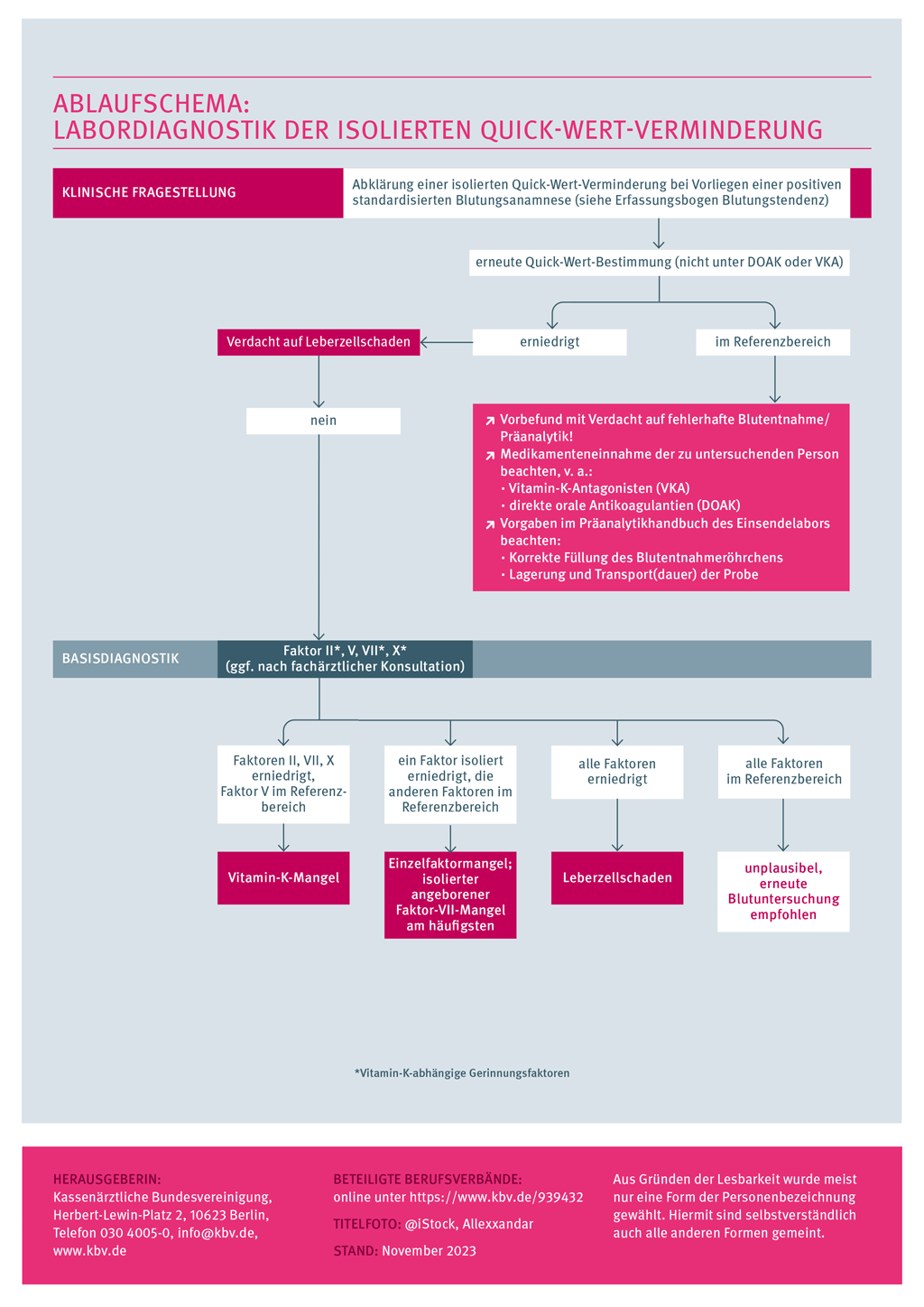
Klinische Fragestellung
-
- Abklärung einer Blutungsneigung
- Verdacht auf Vitamin-K-Mangel
- Verdacht auf Leberzellschaden
- Verdacht auf angeborenen/erworbenen Gerinnungsfaktormangel
- Zufallsbefund der präoperativen Gerinnungsdiagnostik (Anmerkungen siehe Abschnitt „Weitere Empfehlungen: Präoperative Gerinnungsdiagnostik“)
Die Abklärung eines verminderten Quick-Wertes sollte in jedem Fall als Zusammenspiel zwischen Anamnese, klinischer Symptomatik und Labordiagnostik erfolgen. Für die Anamneseerhebung wird ein standardisiertes Vorgehen in Form eines Erfassungsbogens zur Blutungstendenz unter ärztlicher Anleitung empfohlen und umfasst dabei Fragen zur Eigen-, Familien- und Medikamentenanamnese. Eine Übersicht über die maßgeblichen Fragestellungen zur Eigenanamnese gibt der beiliegende Erfassungsbogen der International Society on Thrombosis and Haemostasis (ISTH) „Blutungstendenz nach dem ISTH-Blutungs-Score“ zur Beurteilung der Blutungsneigung, der den nationalen Expertenempfehlungen der Fachgesellschaften entspricht.
-
Laborparameter
-
Thromboplastinzeit (TPZ); Prothrombinzeit (PTZ, PZ); prothrombin time (PT): Die TPZ wird oft synonym zum Quick-Wert verwendet und entspricht der Zeit in Sekunden von der Zugabe des gerinnungsaktivierenden Reagenzes (bestehend aus Thromboplastin und Kalziumionen) zu dem Citratplasma bis zum Einsetzen der Gerinnselbildung.
Quick-Wert: Der Quick-Wert gibt die Gerinnungsaktivität in Relativprozent % bezogen auf einen Normalplasmapool an (Gerinnungszeit des Normalplasmapools entspricht einem Quick-Wert von 100 %). Eine niedriges Gerinnungspotential äußert sich in einer verlängerten TPZ in s und einem verminderten Quick-Wert in %. Bei gesunden Erwachsenen wird ein Quick-Wert von 70 bis 120 % erwartet. Aufgrund der mangelnden Standardisierung der verschiedenen koagulometrischen Testsysteme und unterschiedlich sensitiven Thromboplastin-Reagenzien ist der Quick-Wert zwischen verschiedenen Laboren jedoch kaum vergleichbar.
INR (International Normalized Ratio): Um eine Vergleichbarkeit der Messwerte zwischen Laboren zu erreichen, wird ein Korrekturfaktor (International Sensitivity Index, ISI) des eingesetzten Thromboplastins verrechnet. Der daraus resultierende INR-Wert dient aber nur zur Verlaufskontrolle der Antikoagulanzientherapie mit Vitamin-K-Antagonisten (VKA) und ist ausschließlich in der stabilen Phase zu verwenden. Für alle anderen Anwendungen muss der Quick-Wert angegeben werden.
Faktor II (Prothrombin): Der Vitamin-K-abhängige Gerinnungsfaktor II ist Teil des Prothrombinkomplexes. Die Faktor-II-Verminderung tritt eher in Kombination mit anderen Faktormängeln auf. Als Ursache ist hier eine Lebererkrankung oder ein Vitamin-K-Mangel in Betracht zu ziehen. Als isolierte angeborene bzw. erworbene Verminderung ist der Faktor-II-Mangel dagegen sehr selten.
Faktor V: Der Faktor V ist Vitamin-K-unabhängig und zeigt dementsprechend keine Verminderung bei einem Vitamin-K-Mangel. Nach dem Befund eines isoliert verminderten Quick-Wertes dient dieser Faktor bei gleichzeitiger Bestimmung der Vitamin-K-abhängigen Faktoren II, VII und X der Differenzierung zwischen Vitamin-K-Mangel und einem Leberzellschaden. Eine angeborene Verminderung dieses Faktors ist sehr selten; erworbene Verminderungen wie z. B. durch Leber- oder Tumorerkrankungen sind in der Praxis häufiger zu finden.
Faktor VII: Der Vitamin-K-abhängige Gerinnungsfaktor VII ist Teil des Prothrombinkomplexes. Aufgrund seiner kurzen Halbwertzeit fällt die Aktivität des Faktors VII als erste im Prothrombinkomplex messbar ab. Eine Verminderung kann ein Hinweis auf ein frühes Stadium einer Lebererkrankung, einen Vitamin-K-Mangel oder auch eine autosomal rezessiv vererbbare genetische Erkrankung sein.
Faktor X: Der Vitamin-K-abhängige Gerinnungsfaktor X ist Teil des Prothrombinkomplexes. Wie auch bei den anderen Faktoren des Prothrombinkomplexes liegt eine erworbene Verminderung zumeist nicht isoliert, sondern in Kombination mit anderen Faktormängeln vor und tritt bei Vitamin-K-Mangel sowie Lebererkrankungen auf. Es sind aber auch seltene angeborene Faktor-X-Mängel oder auch ein Faktor-X-Mangel als Folge einer Amyloidose als Ursache möglich.
-
Vorgehensweise
-
Wiederholung der Quick-Wert-Bestimmung
Der Befund eines verminderten Quick-Wertes wird im klinischen Alltag häufig durch Medikamenteneinnahme (besonders durch direkte orale Antikoagulanzien, DOAK, und Vitamin-K-Antagonisten, VKA) oder eine fehlerhafte Präanalytik, z. B. Unterfüllung des Blutentnahmeröhrchens, verursacht. Daher wird, bevor eine weitere labordiagnostische Abklärung erfolgt, eine erneute Quick-Wert-Bestimmung empfohlen. Voraussetzung dafür ist grundsätzlich die vorausgegangene gründliche Anamnese. Wie auch bei der initialen Gerinnungsuntersuchung muss dabei eine medikamentöse Therapie mit gerinnungshemmenden Wirkstoffen ausgeschlossen oder ausgesetzt werden (siehe Abschnitt „Weitere Empfehlungen: Präanalytik Quick-Wert/Einzelfaktoren“).
Ergibt eine erneute Analyse einen Normalbefund, so besteht der Verdacht, dass eine fehlerhafte Präanalytik den pathologischen Vorbefund verursacht hat.
Wird nach der Wiederholung hingegen abermals eine Quick-Wert-Verminderung festgestellt, muss im nächsten Schritt dem Verdacht auf einen Leberzellschaden über die weiteren Lebersyntheseparameter nachgegangen werden. Kann ein Leberzellschaden damit ausgeschlossen werden, sollte ggf. eine fachärztliche Konsultation erfolgen, um die nachfolgende Diagnostik zu veranlassen.
Basisdiagnostik
Für die Basisdiagnostik wird die Bestimmung der Aktivitäten der Einzelfaktoren II, V, VII und X sowie die Auswertung der Befundkombinationen unter fachärztlicher Absprache empfohlen.
Eine simultane Verminderung der Vitamin-K-abhängigen Faktoren II, VII und X weist auf einen Vitamin-K-Mangel als Ursache hin, sofern die Aktivität des Vitamin-K-unabhängigen Faktors V gleichzeitig im Referenzbereich liegt. Der Vitamin-K-Mangel kann u. a. durch die Restwirkung von einem VKA oder durch einen nutritiv erworbenen Vitamin-K-Mangel verursacht werden (z. B. bei Patientinnen und Patienten auf der Intensivstation, Resorptionsstörungen oder durch Schädigung der Vitamin-K-bildenden Darmflora bei Antibiotikaeinnahme).
Eine weitere mögliche Befundkombination ist die isolierte Verminderung von Einzelfaktoren, wobei angeborene und hereditäre Einzelfaktormängel der durch den Quick-Test erfassten Gerinnungsfaktoren eher selten auftreten. Bei den angeborenen Einzelfaktormängeln weist der isolierte Faktor-VII-Mangel die höchste Prävalenz auf. Bevor eine weiterführende Diagnostik bezüglich eines angeborenen Faktor-VII-Mangels erfolgt, sollte jedoch die Bestimmung der Faktor-VII-Aktivität zu einem späteren Zeitpunkt wiederholt werden. Nur wenn sich der pathologische Befund in der Verlaufsuntersuchung bestätigt und eine klinische Relevanz vorliegt, kann ggf. eine Faktor-VII-Genanalytik in Betracht gezogen werden. Die weiterführende Diagnostik sollte dann in einem spezialisierten Gerinnungszentrum erfolgen. Auch ein erworbener Faktor-VII-Mangel muss erwogen werden. So ist am Anfang einer Lebererkrankung der Faktor VII, aufgrund seiner relativ kurzen Halbwertszeit, oft isoliert vermindert. Erst bei fortgeschrittenen Leberschäden zeigen sich auch weitere Gerinnungsfaktoren pathologisch verändert.
Tritt nach der Einzelfaktoranalyse die Befundkombination einer Verminderung aller untersuchten Faktoren auf, so sollte ebenfalls ein Leberzellschaden als mögliche Diagnose bedacht werden.
Zeigen ein oder mehrere Gerinnungsfaktoren eine Verminderung, aber keine der oben erwähnten Diagnosen ist zutreffend, können auch seltene Differentialdiagnosen wie Hemmkörper (Allo- oder Autoantikörper gegen Gerinnungsfaktoren) oder die Verbrauchskoagulopathie (disseminierte intravasale Gerinnung) in Betracht gezogen werden. Diese spielen in der Praxis aufgrund ihrer Seltenheit jedoch kaum eine Rolle. Auch unvermutete Antikoagulanzieneffekte, z. B. durch Intoxikationen, sollten berücksichtigt werden.
Sollte eine Befundkombination vorliegen, bei der die Werte aller untersuchten Faktoren unerwartet im Referenzbereich liegen, so ist der Anfangsbefund einer isolierten Quick-Wert-Verminderung dazu widersprüchlich und möglicherweise auf einen Fehler in der Präanalytik zurückzuführen. Daher wird bei einem Auftreten dieser Befundkombination eine erneute Blutuntersuchung empfohlen.
-
Weitere Empfehlungen
-
Präanalytik Quick-Wert/Einzelfaktoren
Wie bei allen Gerinnungstests ist auch bei der Quick-Wert-Bestimmung und der Analyse der Einzelfaktoren eine nicht ordnungsgemäße Präanalytik eine der Hauptfehlerquellen und damit eine häufige Ursache falscher Laborbefunde. Daher informieren die Einsendelabore in ihren Handbüchern zur Präanalytik und Primärprobengewinnung über alle wichtigen Handlungsschritte zur Blutentnahme, Probentransport und Lagerungs- bzw. Transportbedingungen.
Störfaktoren
Die medikamenteninduzierte Blutungsneigung stellt die häufigste erworbene Gerinnungsstörung dar und sollte daher weitestgehend vor einer Labordiagnostik ausgeschlossen werden. Da der Quick-Test durch eine Vielzahl verschiedener Medikamente beeinflusst wird, ist eine umfangreiche Medikamentenanamnese der Patientinnen und Patienten essenziell für die weitere Vorgehensweise. Hervorzuheben sind hier die oralen Antikoagulanzien, die zur Vorbeugung und Therapie thromboembolischer Erkrankungen eingesetzt werden und deren Einnahme zu einer Verminderung des Quick-Wertes führt. Zu dieser Medikamentengruppe gehören DOAK und VKA, wobei der Quick-Test auch zur Therapiekontrolle der VKA-Medikation angewendet wird. Werden orale Antikoagulanzien von den Patientinnen und Patienten eingenommen, so muss das Labor über das Medikament, die Dosis und den letzten Einnahmezeitpunkt informiert werden, um eine korrekte Interpretation der Ergebnisse zu gewährleisten.
Die Einnahme von DOAK sollte mindestens einen Tag lang ausgesetzt werden. Falls eine Restwirkung von DOAK als Ursache der isolierten Quick-Wert-Verminderung vermutet wird, kann die Zugabe eines Aktivkohle-Reagenz zur Blutprobe im Labor die DOAK-Wirkung unterbinden. Eine Wiederholung der Messung nach der Zugabe des Aktivkohle-Reagenz würde in diesem Fall einen normalen Quick-Wert ergeben.
Weitere Medikamentengruppen, die den Quick-Wert beeinflussen können, sind z. B. bestimmte Antibiotika (wie Cephalosporine, Penicilline und Sulfonamide) und Heparin. Jedoch hat Heparin kaum eine Bedeutung für den Quick-Wert, wenn Zusätze im verwendeten Reagenz vorhanden sind, die die Heparin-Wirkung neutralisieren. Hohe Konzentrationen von unfraktioniertem Heparin (> 1 IE/ml) können den Quick-Wert hingegen weiterhin beeinflussen.
Weitere Störfaktoren, die auf den Quick-Wert einwirken können und in der Anamnese berücksichtigt werden sollten, sind der Konsum von Vitamin-K-haltigen Nahrungsergänzungsmitteln oder Lebensmitteln
(z. B. Leber, Kohl), Alkoholkonsum, akute Infektionen (besonders bei Kindern), aber auch Intoxikation mit Antikoagulanzien.
Blutentnahme (allgemeine Handlungsempfehlungen)
- das korrekte Mischungsverhältnis zwischen Blut und Citratlösung durch Auffüllen des Citratröhrchens bis zum markierten Füllvolumen ist unbedingt einzuhalten
- Reihenfolge der Blutentnahme beachten: das Blut für die Gerinnungsanalyse sollte nicht als erste Fraktion abgenommen werden, sondern erst nach einer Fraktion Nativblut
- Verwendung von weitlumigen Kanülen zur Punktion, dabei Gewebetrauma vermeiden
- kurze venöse Stauung unter einer Minute sicherstellen
- gleichmäßige und zügige Aspiration
- sofortige Durchmischung des Blutes mit der Citratlösung durch mehrmaliges vorsichtiges über Kopf schwenken (5 bis 10×) sicherstellen, dabei Schaumbildung vermeiden, nicht schütteln
- bei einem hohen Hämatokritanteil von über 60 % im Blut sollte in Absprache mit dem Labor der Citratanteil entsprechend des erforderlichen Mischungsverhältnisses Blut/Citratlösung angepasst werden
- Kontamination der Probe mit hypertonen NaCl-Lösungen vermeiden
- die kurzfristige Lagerung des Citratblutes sollte bei Raumtemperatur (15 bis 25 °C) erfolgen; eine Lagerung im Kühlschrank oder Zentrifugation bei 4 °C führt zur Kälteaktivierung des Faktors VII
- für die maximale Probentransportdauer bitte die Vorgaben im Präanalytikhandbuch des Einsendelabors beachten; Vorgaben bewegen sich zwischen < 4 h bis < 24 h; ggf. bei längerer Lagerung die Probe umgehend abzentrifugieren (bei Raumtemperatur; Zentrifugationsbedingungen siehe Herstellerangaben des Citratröhrchens) und das abpipettierte Citratplasma tiefgefroren (-20 °C) lagern bzw. einsenden
Präoperative Gerinnungsdiagnostik
Häufig werden Quick-Test und PTT zur präoperativen Gerinnungsdiagnostik bei Risikopatientinnen und -patienten eingesetzt, was u. a. zu einem Zufallsbefund der isolierten Quick-Wert-Verminderung führen kann. Das perioperative Blutungsrisiko ist jedoch nicht allein anhand des Quick-Wertes und PTT vorhersagbar. So gehen milde Faktormängel oft mit normalen Globaltests der Gerinnungsaktivität einher, können aber dennoch perioperative Blutungen verursachen. Der wichtigste diagnostische Ansatz bei der präoperativen Gerinnungsdiagnostik ist daher die ausführliche Gerinnungsanamnese.
-
Literaturverzeichnis
-
- Basiswissen Gerinnungslabor; Luxembourg et al., Dtsch Arztebl International. 2009; 1 (1):[14]
- Das Gerinnungskompendium. Schnellorientierung, Befundinterpretation, klinische Konsequenzen, M. Barthels (Hrsg.), S. Alban, F. Bergmann, A. Czwalinna, A. Ganser, A. Siegemund, T. Siegemund, J.-D. Studt; A. Tiede, S. Ziemer, Thieme, 2. Auflage, 2013
- Isolierte Quick-Wertverminderung; Diagnostische Pfade in der Laboratoriumsmedizin, Stand Mai 2015, Nordlicht aktuell
- Isolierte Quickwert-Verminderung; Diagnostischer Pfad, Stand Juli 2014, Labor 28
- ISTH/SSC bleeding assessment tool. A standardized questionnaire and a proposal for a new bleeding score for inherited bleeding disorders; Rodeghiero et al., J Thromb Haemost. 2010 Sep; 8 (9):2063–2065
- Klinikhandbuch Labordiagnostische Pfade, W. Hofmann, J. Aufenanger, G. Hoffmann (Hrsg.), De Gruyter Verlag, 2. Auflage, 2014
- Labor und Diagnose, Thomas L., Internetausgabe https://www.labor-und-diagnose.de/, Release 5, 2023
- Labor und Diagnose, Thomas L., TH-Books, 8. Auflage, 2012
- Lexikon der Medizinischen Laboratoriumsdiagnostik, A. Gressner, T. Arndt, Springer Reference Medizin, 3. Auflage, 2019
- Praktische Labordiagnostik. Lehrbuch zur Laboratoriumsmedizin, klinischen Chemie und Hämatologie, H. Renz (Hrsg.), De Gruyter (De Gruyter Studium), 2. Auflage, 2014