Wo sich Ärztinnen und Ärzte niederlassen können
Landärztin? Oder doch lieber eine Praxis in der Stadt? Wo sich Mediziner niederlassen können, hängt auch von der Bedarfsplanung ab. Sie regelt, wie viele Ärzte es in einer Region gibt und wie sie verteilt sind.
Die Bedarfsplanung ist ein wesentliches Instrument zur Sicherstellung der ambulanten Versorgung. Die flächendeckende, wohnortnahe vertragsärztliche Versorgung der Bevölkerung zu gewährleisten und Fehlversorgung zu vermeiden ist Aufgabe der Kassenärztlichen Vereinigungen (KVen) und der KBV.
Ärzte oder Psychotherapeuten, die gesetzlich versicherte Patienten ambulant behandeln möchten, benötigen einen freien Arztsitz.
"Offen" oder "gesperrt" – Was heißt das für die Zulassung?
Für niederlassungswillige Ärzte und Psychotherapeuten ist von Bedeutung, ob der für sie in Frage kommende Planungsbereich „offen“ oder „gesperrt“ ist. Relevant hierfür ist der Versorgungsgrad einer Fachgruppe in einer Planungsregion (grundsätzlich wird ab einem Versorgungsgrad von 110 Prozent gesperrt).
Niederlassen in einem offenen Planungsbereich
Ärzte und Psychotherapeuten, die sich in einem offenen Planungsgebiet niederlassen möchten, müssen nicht auf eine freiwerdende Praxis warten, um eine Zulassung zur vertragsärztlichen Versorgung zu erhalten. Sie können sowohl eine neue Praxis gründen als auch eine alte übernehmen oder problemlos in eine Gemeinschaftspraxis einsteigen.
Niederlassen in einem gesperrten Planungsbereich
In einem gesperrten Planungsbereich können sich Ärzte und Psychotherapeuten grundsätzlich nur dann neu niederlassen oder anstellen lassen, wenn ein anderer Arzt oder Psychotherapeut seine Zulassung zurückgibt und damit ein Arztsitz in der Fachgruppe frei wird.
Ebenen der Bedarfsplanung
Bundesebene:
Die Bedarfsplanungs-Richtlinie macht bundesweite Vorgaben, welche auf regionaler Ebene in den sogenannten Landesausschüssen umgesetzt werden. Die Bedarfsplanungs-Richtlinie beschreibt eine vollumfängliche funktionale Planungssystematik, die regionalen Abweichungsmöglichkeiten Raum lässt.
Verhältniszahlen
Versorgungsebenen und Arztgruppen
Planungssystematik
Versorgungsgrade
Landesebene:
Im Einvernehmen mit den Landesverbänden der Krankenkassen und der Ersatzkassen erstellen die jeweiligen Kassenärztlichen Vereinigungen einen regionalen Bedarfsplan, der die aktuelle Versorgungssituation beschreibt, analysiert und die Umsetzung der bundesweiten Vorgaben dokumentiert. Gelegenheit zur Stellungnahme müssen dabei die zuständigen Landesbehörden und die auf Landesebene für die Wahrnehmung der Interessen der Patientinnen und Patienten und der Selbsthilfe chronisch kranker und behinderter Menschen maßgeblichen Organisationen erhalten. Mit dem Terminservice- und Versorgungsgesetz (TSVG) wurden zudem die zuständigen Landesbehörden ermächtigt, in Planungsbereichen ländliche oder strukturschwache Teilregionen festzulegen, in denen für bestimmte Arztgruppen die Zulassungsbeschränkungen aufzuheben sind.
Bedarfsplan
Lokale Ebene:
Auf lokaler Ebene haben die Zulassungsausschüsse darüber hinaus die Möglichkeit, in Einzelfällen weitere Zulassungen in gesperrten Gebieten auszusprechen.
Steuerungsmöglichkeiten in gesperrten Planungsbereichen.
Bundesweite Vorgaben
Verhältniszahlen
Zentrales Steuerungsinstrument der Bedarfsplanung
Die Verhältniszahlen beschreiben das Soll-Versorgungsniveau - Einwohnerzahl pro Arzt - für die jeweilige Arztgruppe.
Die Verhältniszahlen wurden vom Gesetzgeber bei der Einführung der Bedarfsplanung auf Grundlage eines historischen Stichtags festgelegt, zu dem das Versorgungsniveau als angemessen bewertet wurde. Für die meisten Arztgruppen ist dies der Stichtag der Einführung der Bedarfsplanung für die jeweilige Gruppe.
Nach der Bedarfsplanungsreform 2019 werden diese Verhältniszahlen nun alle zwei Jahre aufgrund der demografischen Entwicklung angepasst. Darüber hinaus wird das Versorgungsniveau pro Planungsbereich kontinuierlich anhand der jeweils aktuellen Einwohnerzahl fortgeschrieben, und an die regionale Morbiditätsstruktur mittels Korrekturfaktoren angepasst.
Versorgungsebenen und Arztgruppen
Grundlage für die Planung
Jede Arztgruppe ist einer von vier Versorgungsebenen zugeordnet: der hausärztlichen Versorgung, der allgemeinen fachärztlichen Versorgung, der spezialisierten fachärztlichen Versorgung oder der gesonderten fachärztlichen Versorgung.
Bis zum 31.12.2012 waren nicht alle Arztgruppen von der Bedarfsplanung erfasst. Nunmehr erstreckt sich die Planung auf alle Arztgruppen mit Ausnahme der Mund-Kiefer-Gesichtschirurgen.
Die Bedarfsplanung fasst die Gebiete der (Muster-)Weiterbildungsordnung der Bundesärztekammer mit dem Ziel zusammen, dass Ärzte mit einem vergleichbaren Versorgungsspektrum nach einer gemeinsamen Systematik beplant werden.
| Hausärztliche Versorgung | Allgemeine fachärztliche Versorgung | Spezialisierte fachärztliche Versorgung |
Gesonderte fachärztliche Versorgung |
| Hausärzte | Augenärzte Chirurgen Frauenärzte HNO-Ärzte Hautärzte Nervenärzte Psychotherapeuten Orthopäden Urologen Kinderärzte |
Fachinternisten Anästhesisten Radiologen Kinder- und Jugendpsychiater |
PRM-Mediziner Nuklearmediziner Strahlentherapeuten Neurochirurgen Humangenetiker Laborärzte Pathologen Transfusionsmediziner |
Planungssystematik
Arztgruppen regional beplanen
Um eine angemessene Erreichbarkeit der Versorgung für die Gesamtbevölkerung sicherzustellen, werden die Arztgruppen in unterschiedlicher räumlicher Auflösung beplant. Dabei werden entsprechend den Versorgungsebenen die vier verschiedenen regionalen Ebenen der Planungsbereiche berücksichtigt.
-
Hausärztliche Versorgung
-
Am kleinräumigsten werden Hausarztsitze gesteuert, da diese möglichst wohnortnah für die Bevölkerung erreichbar sein sollen. Für sie werden die Soll-Arztzahlen pro sogenannten Mittelbereich, der eine mittelgroße Stadt (Mittel- oder Oberzentrum) und deren Umland beschreibt, vorgeschrieben.
Mittelbereiche spielen in der Raumplanung der Bundesländer für die Festlegung von regionalen Entwicklungszielen eine große Rolle und finden in den Landesentwicklungsplänen Erwähnung.
-
Allgemeine fachärztliche Versorgung
-
Für die allgemeine fachärztliche Versorgung gelten Kreise beziehungsweise kreisfreie Städte als räumlicher Planungsmaßstab.
Allerdings wird hier noch einmal nach diesen sechs Kreistypen unterschieden:
- stark mitversorgend,
- mitversorgend und mitversorgt,
- stark mitversorgt,
- mitversorgt,
- eigenversorgt,
- polyzentrischer Verflechtungsraum.
So werden die funktionalen Mitversorgungsbeziehungen der Regionen untereinander abgebildet.
Dementsprechend wird mitversorgten Kreisen eine geringere Arztdichte, den mitversorgenden Kreisen eine höhere Arztdichte zugebilligt. Die höhere Zahl an Ärzten in den Städten ist erforderlich, um die Bevölkerung aus dem Umland mitversorgen zu können.
-
Spezialisierte fachärztliche Versorgung
-
Die spezialisierte fachärztliche Versorgung wird auf den wiederum größeren sogenannten Raumordnungsregionen beplant.
Räumliches Zentrum dieser Regionen sind in der Regel eine große Stadt oder mehrere größere Städte, die dann mit dem großräumigen Umland gemeinsam betrachtet werden. Im Schnitt sind bundesweit etwa vier Kreise zu einer Raumordnungsregion zusammengefasst.
-
Gesonderte fachärztliche Versorgung
-
Der gesonderten fachärztlichen Versorgung entspricht als Planungsgebiet das Gebiet der Kassenärztlichen Vereinigung.
Die Arztgruppen der gesonderten fachärztlichen Versorgung sind entweder nicht patientennah tätig, sodass eine unmittelbare Erreichbarkeit eher nachrangig ist, oder die geringe Anzahl an Ärztinnen und Ärzten schließt einen kleinräumigeren Planungsmaßstab aus.
Darüber hinaus bieten die regionalen Steuerungsinstrumente vor Ort weitergehende Möglichkeiten, um sicherzustellen, dass auch die Ärztinnen und Ärzte dieser Gruppe angemessen im Raum verteilt sind.
Planungsbereiche
In der Bedarfsplanungs-Richtlinie sind die Planungsbereiche nach Definitionen des Bundesinstituts für Bau-, Stadt- und Raumforschung (BBSR) benannt. Allerdings kann im Rahmen der regionalen Bedarfspläne aufgrund regionaler Besonderheiten auch der Zuschnitt der Planungsbereiche geändert werden; die Anzahl der Planungsbereiche unterliegt daher Schwankungen.
| Hausärztliche Versorgung | Allgemeine fachärztliche Versorgung | Spezialisierte fachärztliche Versorgung | Gesonderte fachärztliche Versorgung |
| Mittelbereiche | Kreise | Raumordnungs- regionen |
KVen |
| 883* Planungsbereiche | 361* Planungsbereiche | 97* Planungsbereiche | 17* Planungsbereiche |
*Die Zahl der Planungsbereiche schwankt aufgrund der Möglichkeit, regionale Besonderheiten zu berücksichtigen.
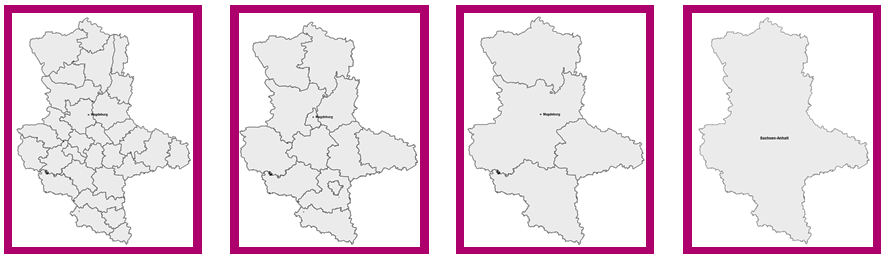
Größe der Planungsbereiche am Beispiel der KV Sachsen-Anhalt
Versorgungsgrade
Bewertung der Versorgungslage
Der Versorgungsgrad einer Region wird ermittelt, indem zwischen dem Ist-Niveau des tatsächlichen Einwohner-Arzt-Verhältnisses und dem Soll-Niveau der Verhältniszahl verglichen wird. Der Versorgungsgrad wird in Prozent ausgedrückt und genutzt, um die Versorgung in einer Region zu bewerten.
Die Bewertung der Versorgungssituation nehmen die Landesausschüsse der Ärzte und Krankenkassen pro Arztgruppe und Region vor. Die zuständigen obersten Landesbehörden sowie die Patientenvertreter wirken in den Landesausschüssen beratend mit. Maßgeblich sind bei der Feststellung der Versorgungslage auch die Besonderheiten aus dem Bedarfsplan des jeweiligen Landes.
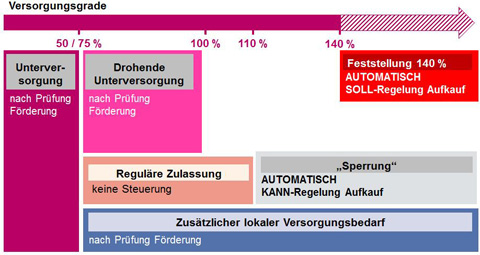
Der ermittelte Versorgungsgrad ist die Grundlage dafür, ob sich in einem Planungsbereich zusätzliche Ärzte niederlassen können beziehungsweise welche Maßnahmen zur Sicherstellung der Versorgung ergriffen werden können.
-
Offener Planungsbereich
-
Liegt der Versorgungsgrad in einem Planungsbereich unter 110 Prozent, ist der Planungsbereich offen und es können sich neue Ärztinnen und Ärzte niederlassen.
-
Unterversorgung
-
Unterversorgung ist dann anzunehmen, wenn der Versorgungsgrad in einem Planungsbereich unter 75 Prozent im hausärztlichen Bereich oder unter 50 Prozent im fachärztlichen Bereich liegt. Die KVen sind dann angehalten, Maßnahmen zur Beseitigung der Unterversorgung einzuleiten und können bestimmte Fördermöglichkeiten anbieten.
-
Drohende Unterversorgung
-
Der Landesausschuss kann für eine Region eine drohende Unterversorgung aussprechen, falls zwar noch keine Unterversorgung besteht, diese jedoch zum Beispiel aufgrund der Altersstruktur der dort tätigen Ärztinnen und Ärzte zukünftig zu erwarten ist. Damit ist die Möglichkeit zu Fördermaßnahmen gegeben.
-
Gesperrter Planungsbereich
-
Ein Planungsbereich ist für weitere Niederlassungen gesperrt, wenn das Soll-Versorgungsniveau um mindestens 10 Prozent überschritten wurde. Zusätzliche Zulassungen sind dann nur unter besonderen Voraussetzungen möglich – zum Beispiel als Sonderbedarf oder Jobsharing.
Zudem kann der Zulassungsausschuss aus Krankenkassen und KVen entscheiden, einem Antrag auf Nachbesetzung der Praxis nicht stattzugeben, sofern dieser für die Versorgung nicht erforderlich ist.
Die KV hat in diesem Falle die Vertragsärztin beziehungsweise den Vertragsarzt für seinen Sitz zu entschädigen.
-
Versorgungsgrad von 140 Prozent oder höher
-
Seit dem GKV-Versorgungsstärkungsgesetz von 2015 gilt, dass bei einem Versorgungsgrad von 140 Prozent oder höher, der Zulassungsausschuss einer Nachbesetzung der Praxis nicht stattgeben soll, falls die Praxis aus Versorgungsgründen nicht notwendig ist und die im Paragrafen 103 Absatz 3a SGB V genannten Privilegierungstatbestände (Verwandter oder Praxispartner des Arztes etc.) nicht zum Tragen kommen.
Die KV hat in diesem Falle jenen Vertragsarzt für seinen Sitz zu entschädigen.
-
Zusätzlicher lokaler Versorgungsbedarf
-
Durch das Instrument des zusätzlichen lokalen Versorgungsbedarfs können Fördermaßnahmen für unterversorgte Gebiete in Teilregionen eines ansonsten gegebenenfalls sogar gesperrten Planungsbereiches beschlossen werden.
Bedarfsplan
Regionale Abweichungsmöglichkeiten für mehr Flexibilität auf Landesebene
Der Bedarfsplan ist das zentrale Instrument der Bedarfsplanung in den KV-Regionen. Er dokumentiert und analysiert den aktuellen Stand der Versorgung und leitet daraus - falls erforderlich - konkrete Maßnahmen ab.
Daneben werden im Bedarfsplan regionale Besonderheiten auf KV-Ebene dargelegt, welche Abweichungen von den Vorgaben der bundeseinheitlichen Bedarfsplanungs-Richtlinie bedingen.
Regionale Besonderheiten können sein:
- die regionale Morbidität,
- demografische Faktoren,
- sozioökonomische Faktoren oder
- räumliche Faktoren
- sowie infrastrukturellen Besonderheiten.
Der Bedarfsplan ist das Hauptinstrument, um regionale Versorgungsziele festzulegen und zu überprüfen. Er wird der Entwicklung regelmäßig angepasst. Zudem muss er der Öffentlichkeit zur Verfügung gestellt werden.
Er wird von den Kassenärztlichen Vereinigungen im Einvernehmen mit den Landesverbänden der Krankenkassen und den Ersatzkassen erstellt und durch die Landesaufsicht geprüft.
Darüber hinaus kann auf Landesebene ein sogenanntes 90a Gremium bzw. Gemeinsames Landesgremium eingerichtet werden, welches Stellung zum regionalen Bedarfsplan nehmen kann.
-
Inhaltlicher Aufbau
-
- Beschreibung der allgemeinen regionalen Grundlagen der Bedarfsplanung (z. B. die ambulante ärztliche Versorgung, die stationäre Versorgung, die demografisch und soziodemografische Entwicklung, Ziele der Bedarfsplanung und barrierefreier Zugang zur Versorgung)
- dezidierte Beschreibung und Begründung der Abweichungen
- Ausweisung der konkreten Versorgungslage in den einzelnen Planungsbereichen je Arztgruppe (sogenannte Planungsblätter)
-
Ablauf
-
- Aufstellung des Bedarfsplans durch die KV im Einvernehmen mit den Landesverbänden der Krankenkassen.
- Im Falle eines Einvernehmens zwischen Krankenkassen und KV gilt der Bedarfsplan als beschlossen.
- Den zuständigen Landesbehörden für Gesundheit, denen der Bedarfsplan vorzulegen ist, ist rechtzeitig Gelegenheit zur Stellungnahme zu geben.
- Die zuständige Landesbehörde für Gesundheit hat zudem ein Beanstandungsrecht von acht Wochen, um den Bedarfsplan zu genehmigen (ggf. unter Erteilung von Auflagen) oder zu beanstanden.
- Im Falle eines fehlenden Einvernehmens zwischen Kassen und KVen, fungiert der Landesausschuss als Schiedsgremium.
- Auf der Grundlage des Bedarfsplans trifft der Landesausschuss dann seine Beschlüsse (z. B. über die Sperrung oder partielle Öffnung von Planungsbereichen, die Feststellung von (drohender) Unterversorgung etc.), die für die zuständigen Zulassungsausschüsse vor Ort bindend sind.
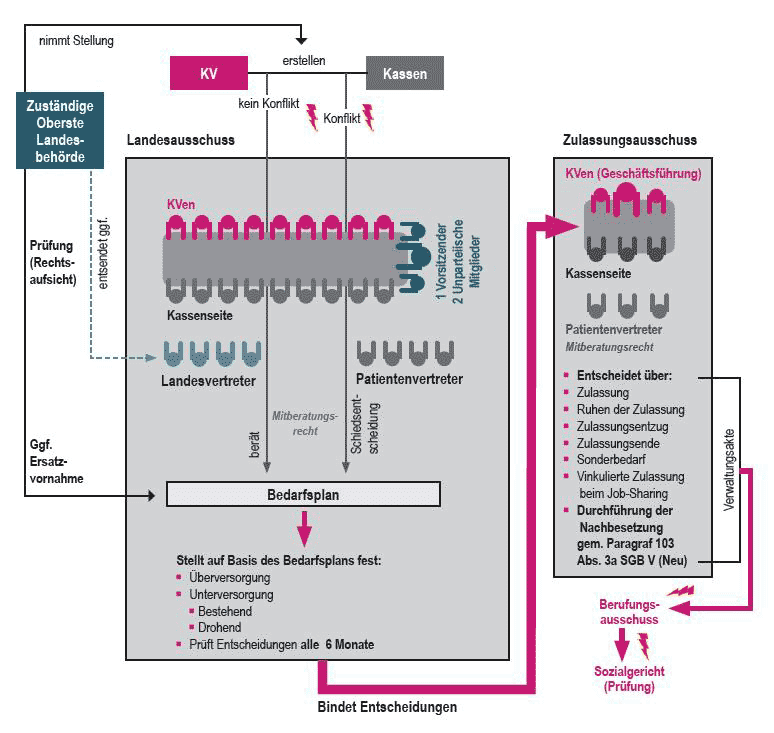
Die Gremien der Bedarfsplanung (Für größere Darstellung bitte klicken.)
Neben dem bestehenden Vorgehen zur Festlegung von Zulassungssperren gemäß den Vorgaben der Bedarfsplanung wurde mit dem TSVG ein davon losgelöster und von der Bedarfsplanung unabhängiger Tatbestand zur Ausweisung offener Arztsitze im Bedarfsplan eingeführt. Demnach können die obersten Landesbehörden ländliche oder strukturschwache Gebiete bestimmen, in denen die Zulassungssperren für bestimmte Arztgruppen oder Fachrichtungen aufgehoben werden. Für die Bestimmung der ländlichen oder strukturschwachen Gebiete haben die Landesausschüsse in Einvernehmen mit den obersten Landesbehörden Kriterien aufzustellen. Die zusätzlichen Arztsitze sind dann im Bedarfsplan auszuweisen.
Steuerungsmöglichkeiten in gesperrten Planungsbereichen
Weiterentwicklung der Versorgung auf lokaler Ebene
Um die Versorgung in ansonsten gesperrten Planungsbereichen weiterzuentwickeln, haben die Zulassungsausschüsse aus Vertretern der Krankenkassen und Ärzte folgende Möglichkeiten:
-
Sonderbedarfszulassung
-
Im Falle eines besonderen lokalen oder qualifikationsbezogenen Versorgungsbedarfs, der nicht durch die bestehende vertragsärztliche Versorgung gedeckt werden kann, können auch in gesperrten Planungsbereichen durch den Zulassungsausschuss ausnahmsweise zusätzliche Vertragsarztsitze geschaffen werden.
Diese Zulassungen erfolgen auf Antrag des Arztes oder der Ärztin im Rahmen des sogenannten Sonderbedarfs und sind örtlich zur Deckung des lokalen Versorgungsbedarfs beziehungsweise auf die ärztlichen Leistungen zur Deckung des qualifikationsbezogenen Versorgungsdefizits begrenzt.
-
Ermächtigung von Ärztinnen und Ärzten
-
Ärztinnen und Ärzte, die in einem Krankenhaus tätig sind, können vom Zulassungsausschuss zur Teilnahme an der vertragsärztlichen Versorgung der Versicherten ermächtigt werden.
Im Unterschied zum Sonderbedarf ist eine Ermächtigung ein Mittel im Falle eines vorübergehenden Versorgungsdefizits und erfolgt oft mit Blick auf die besonderen Untersuchungs- und Behandlungsmethoden oder Kenntnissen des Krankenhausarztes.
Sie ist bedarfsabhängig sowie inhaltlich und zeitlich begrenzt und stellt mit etwa 9.500 ermächtigten Ärzten beziehungsweise Ärztinnen eine wesentliche Schnittstelle für eine sektorenübergreifende Versorgung dar. Darüber hinaus nennt das Fünfte Sozialgesetzbuch eine Reihe institutioneller Ermächtigungen zur Übernahme von speziellen Aufgaben durch Einrichtungen.
-
Regionale Verteilung der Ärztinnen und Ärzte steuern
-
Seit dem Versorgungsstrukturgesetz von 2012 hat der Zulassungsausschuss die Möglichkeit, den Antrag auf
- Praxissitzverlegung oder
- Gründung einer Zweigpraxis
abzulehnen, wenn dem Versorgungsgründe entgegenstehen.
-
Nachbesetzung eines Arztsitzes
-
Im Rahmen der Nachbesetzung eines Arztsitzes in gesperrten Planungsbereichen, kann die Kassenärztliche Vereinigung zudem besondere Versorgungsbedürfnisse in der Ausschreibung formulieren, die vom Zulassungsausschuss bei der Auswahl des Nachfolgers zu berücksichtigen sind.
-
Berücksichtigung von Quoten bei Zulassung, Anstellung und Nachbesetzung
-
Mit dem TSVG wurde dem G-BA die Möglichkeit gegeben, innerhalb einzelner Arztgruppen für Fachgebiete, Facharzt- oder Schwerpunktkompetenzen Mindest- oder Höchstversorgungsanteile festzulegen, die bei der Zulassung, Anstellung und Nachbesetzung zu berücksichtigen sind.
Mit der Reform der Bedarfsplanung 2019 hat der G-BA für folgende Arztgruppen Mindestversorgungsanteile festgelegt:
- Nervenärzte (Psychiatrie, Neurologie, Nervenärzte sowie doppelt approbierte Neurologen und Psychiater)
- Fachinternisten (Rheumatologie)
Mindestversorgungsanteile (Mindestquoten) bewirken, dass unabhängig von einer bestehenden Sperrung eines Planungsbereich Zulassungen für die genannten Arztgruppen zu erteilen sind, bis die Mindestquoten erfüllt sind.
Höchstversorgungsanteile gelten für folgende Arztgruppen:
- Großgruppen innerhalb der Inneren Medizin (Kardiologie, Gastroenterologie, Pneumologie, Nephrologie)
Höchstversorgungsanteile (Maximalquoten) bewirken, dass eine Nachbesetzung ausschließlich in den Fachrichtungen erfolgen kann, in denen die jeweiligen Maximalquoten nicht überschritten sind. Für bestehende Arztsitze gilt Bestandsschutz, sie können in der gleichen Fachrichtung nachbesetzt werden.
Mitversorgung
Versorgungsrealitäten werden bei der räumlichen Planung berücksichtigt
Auf der Versorgungsebene der allgemeinen fachärztlichen Versorgung werden bei der Betrachtung der Kreise Mitversorgungsaspekte der Regionen berücksichtigt. Der G-BA hat den einzelnen Planungsbereichen jeweils fünf raumordnungsspezifischen Planungskategorien zugeordnet. Seit 2018 gilt zudem ein weiterer Regionstyp, der sogenannte Polyzentrische Verflechtungsraum, mit eigenen Verhältniszahlen.
| Versorgungszone | Rolle in der Versorgung |
| stark mitversorgend | Größere Städte in zentraler Lage erbringen eine zum Teil erhebliche Mitversorgungsleistung für die umliegenden Regionen. |
| mitversorgend und mitversorgt | Die Einwohner dieser Regionen nehmen Versorgungsangebote in anderen Regionen (z.B. angrenzenden Großstädten) wahr. Gleichzeitig erbringen die Regionen Mitversorgungsleistungen für das Umland. |
| stark mitversorgt | Klassischer „Speckgürtel“ mit starker Verflechtung zur Kernstadt. Ein zum Teil erheblicher Anteil der Bevölkerung wird durch die Kernstadt mitversorgt. |
| mitversorgt | Regionen mit weniger Verflechtung zu mitversorgenden Regionen. Teilweise wird die Bevölkerung hier mitversorgt. Ansonsten findet Eigenversorgung statt. |
| eigenversorgt | Peripherer, eher ländlicher Raum mit wenig oder keiner Beziehung zu mitversorgenden Regionen. Die Versorgung wird hier aus der Region heraus organisiert. |
| polyzentrischer Verflechtungsraum | Regionen, in denen wegen hoher Verdichtung nur intraregional wechselseitige Versorgungsbeziehungen existieren und nicht nach mitversorgenden und mitversorgten Bereichen differenziert werden kann. |
Dabei trägt der Gemeinsame Bundesausschuss dem Umstand Rechnung, dass Ärztinnen und Ärzte in der allgemeinen fachärztlichen Versorgung in Städten zu einem gewissen Teil das funktional verflochtene Umland mitversorgen.
Daher ist es notwendig, dass hier, gemessen an der Einwohnerzahl, mehr Ärztinnen und Ärzte tätig sind als in dem mitversorgten oder sogar stark mitversorgten Umland.
Die Bedarfsplanung greift damit Leitziele der Raumordnungspolitik zur Sicherung der Daseinsvorsorge auf. In den Raumordnungsprogrammen der Länder ist das System der zentralen Orte fest verankert, auf dessen Grundlage die Versorgungsnetze für die Sicherung der Daseinsvorsorge durch Infrastrukturangebote überörtlicher Bedeutung gebildet werden.
Hier gilt das Postulat, dass eine abgestufte Versorgung einer bedarfsgerechten Versorgung nicht entgegensteht. Vielmehr sichert sie die Qualität der Leistungsangebote und ihre wirtschaftlich notwendige Auslastung.
Die Bedarfsplanung greift dieses Grundparadigma der Raumplanung mit dem Versorgungszonenkonzept auf. Auch die ländlichen eigenversorgten Regionen, die nicht räumlich-funktional mit urbanen Regionen verflochten sind und von den dort vorgehaltenen Angebotsstrukturen profitieren, benötigen mehr Ärztinnen und Ärzte als die sogenannten Suburbanisierungszonen rund um die Kernstädte, die in die Typen 2 bis 4 (mitversorgend und mitversorgt, stark mitversorgt bzw. mitversorgt) aufgegliedert sind, und funktional mit dem Kern verflochten sind.
Dieser Ansatz ist im Zuge der Reform der Bedarfsplanungs-Richtlinie Ende 2012 etabliert worden. Er spiegelt im Vergleich zur alten Abgrenzungssystematik die Versorgungsrealität präziser wider. Ferner wird damit verdeutlicht, dass Großstädte nicht bereits deswegen einen Ärzteüberschuss haben, weil dort überproportional viele Ärztinnen und Ärzte tätig sind. Diese leisten einen Beitrag zur Versorgung der einpendelnden Umlandbevölkerung.
Das durch den G-BA beauftragte Gutachten zur Evaluation der Planungsgrundlagen für das Ruhrgebiet im Jahre 2017 kam zu dem Ergebnis, dass das Mitversorgungskonzept auf die Städte und Gemeinden des Regionalverbands Ruhr nicht anwendbar sei. In puncto Verdichtung, Urbanität, Krankenhausdichte und Binnenverflechtung ist das Ruhrgebiet einzigartig und mit keiner anderen Region in Deutschland vergleichbar. Mitversorgungseffekte im Bereich der ambulanten Versorgung für das Umland existieren hingegen kaum. Der G-BA war daher der Auffassung, dass dieses Alleinstellungsmerkmal auch künftig in der Bedarfsplanung Niederschlag finden muss. Deshalb wurde ein neuer Regionstyp definiert, der sogenannte polyzentrische Verflechtungsraum.
Dieser beschreibt allgemein jene Regionen, in denen wegen hoher Verdichtung in hohem Maße intraregional wechselseitige Versorgungsbeziehungen existieren, überregional hingegen eine Einordnung in das Mitversorgungskonzept nicht gelingt.
Bei der Abgrenzung der Mittelbereiche sowie der Raumordnungsregionen durch das Bundesinstitut für Bau-, Stadt- und Raumforschung (BBSR) werden Mitversorgungsaspekte ebenfalls bereits berücksichtigt. Diese bauen auf dem Konzept der zentralen Orte auf, bei dem davon ausgegangen wird, dass die Versorgung aus zentralen Orten heraus geschieht.
Die Zuschnitte werden hier so gewählt, dass Ober- beziehungsweise Mittelzentren und deren Umland immer in einem Zuschnitt zusammengefasst werden und somit Verflechtungsbeziehungen zwischen den Regionen ausreichend abgebildet werden.
Rechtsgrundlagen
-
Paragrafen 99 bis 105 SGB V
-
Die Bedarfsplanung wird in den Paragrafen 99 bis 105 SGB V geregelt. Auf dieser gesetzlichen Grundlage wird Näheres in der Bedarfsplanungs-Richtlinie geregelt.
-
Bedarfsplanungs-Richtlinie und aktuelle Beschlüsse
-
Bedarfsplanungs-Richtlinie mit allen Änderungsbeschlüssen
In ihr werden im Gemeinsamen Bundesausschuss von den Partnern der gemeinsamen Selbstverwaltung unter Beteiligung der Patienten und der Landesregierungen, bundesweite Vorgaben darüber gemacht, wie viele Ärztinnen und Ärzte für die Versorgung der Bevölkerung zur Verfügung stehen und wie diese regional verteilt sein sollen. Die Vorgaben werden auf regionaler Ebene in den sogenannten Landesausschüssen umgesetzt.
Anfang der 1990er Jahre zur Begrenzung des Wachstums der Arztzahl eingeführt, hat sich die Bedarfsplanungs-Richtlinie inzwischen zum Steuerungsinstrument der regionalen Verteilung der Ärztinnen und Ärzte weiterentwickelt.
Aktuelle Beschlüsse:
Berücksichtigung der gruppenpsychotherapeutischen Leistungen bei der Feststellung des regionalen Versorgungsgrades für Vertragspsychotherapeuten: Änderung in § 18 Absatz 2 BPL-RL: In Kraft getreten am 1.10.2021
Seit dem 1. Oktober 2021 gibt es mit der gruppenpsychotherapeutischen Grundversorgung und den probatorischen Sitzungen im Gruppensetting neue Leistungen, die in Kapitel 35 des EBM aufgenommen wurden.
Der G-BA hat die neuen Leistungen hinsichtlich ihrer Zugehörigkeit zum psychotherapeutischen Leistungsspektrum im Sinne der Bedarfsplanung bewertet. Im Ergebnis wurden die neuen Gebührenordnungspositionen in § 18 Absatz 2 BPL-RL ergänzt und sind somit relevant, um in der Bedarfsplanung den psychotherapeutischen Versorgungsanteil von Ärzten festzulegen und damit die Anzahl der überwiegend oder ausschließlich psychotherapeutisch tätigen Ärzte zu bestimmen.
Eine Ausnahmeregelung gilt – entsprechend der bereits bestehenden Regelung zur Akutbehandlung und Sprechstunde – für die Arztgruppe der Kinder- und Jugendpsychiater sowie für die Nervenärzte und Psychiater.
Für diese Arztgruppen gelten die Ziffern der gruppenpsychotherapeutischen Grundversorgung derzeit nicht als psychotherapeutische Leistung im Sinne der Bedarfsplanung.
Diese Ausnahmeregelung ist – analog der bestehenden Regelung - mit einer Evaluationsfrist bis zum 31. Dezember 2024 und dann gegebenenfalls mit automatischem Auslaufen versehen.
Anpassung der Verhältniszahlen für Kinder- und Jugendpsychiater: Änderung in § 13 Absatz 4 und Anlage 5 BPL-RL: In Kraft getreten am 19.08.2022
Rückmeldungen aus der kinder- und jugendpsychiatrischen Versorgung machten deutlich, dass das Versorgungsniveau zum Zeitpunkt der Aufnahme der Kinder- und Jugendpsychiater in die Bedarfsplanung inzwischen nicht mehr ausreicht, um den Versorgungsbedarf zu decken.
Vor diesem Hintergrund und um der heterogenen Verteilung der Kinder- und Jugendpsychiater entgegenzuwirken hat der G-BA eine Anhebung des Versorgungsniveaus beschlossen und die Verhältniszahl um 10 Prozent abgesenkt. Dadurch entstehen nach Modellrechnungen circa 60 zusätzliche Niederlassungsmöglichkeiten für Kinder- und Jugendpsychiater.
Die neue Verhältniszahl für die Arztgruppe der Kinder- und Jugendpsychiater ist spätestens zum 1. Januar 2023 in den Beschlüssen des Landesauschusses anzuwenden.
-
Zulassungsverordnung für Vertragsärzte
-
Die Zulassungsverordnung für Vertragsärzte (Ärzte-ZV) regelt das Verfahren der Zulassung von Ärzten und Psychotherapeuten und ist eine weitere gesetzliche Grundlage für die Bedarfsplanung.
Glossar
-
Morbiditätsfaktor
-
Gemeinsames Landesgremium
-
Landesausschuss
-
Zulassungsausschuss